Planujesz leczenie implantologiczne lub kompleksową protetykę? Dowiedz się, dlaczego rzetelna diagnostyka stomatologiczna jest fundamentem bezpiecznego i przewidywalnego sukcesu terapeutycznego. Odkryj, jak precyzyjne planowanie chroni struktury anatomiczne, minimalizuje ryzyko powikłań i pozwala zoptymalizować koszty leczenia.
Z artykułu dowiesz się:
- dlaczego kompleksowa diagnostyka jest niezbędna przed rozpoczęciem prac implantoprotetycznych,
- jak wywiad medyczny warunkuje wybór bezpiecznej metody leczenia,
- jakie parametry kostne i anatomiczne ocenia się za pomocą nowoczesnej diagnostyki obrazowej,
- w jaki sposób przygotować jamę ustną do zabiegów chirurgicznych i protetycznych,
- jakie znaczenie dla trwałości uzupełnień ma analiza okluzji (zwarcia),
- jak zaplanować etapy terapii, aby zapewnić ich najwyższą skuteczność.
Znaczenie diagnostyki stomatologicznej w leczeniu implantologicznym i protetyce
Zanim przystąpimy do odbudowy uzębienia, kluczowe jest przeprowadzenie drobiazgowej diagnostyki. Stanowi ona merytoryczną podstawę do podejmowania przemyślanych decyzji klinicznych, które bezpośrednio rzutują na trwałość efektów leczenia. Na tym etapie lekarz określa, które metody będą w danym przypadku najbardziej efektywne i bezpieczne dla pacjenta.
Głównym celem diagnostyki jest zapewnienie pacjentowi bezpieczeństwa – pozwala ona na ochronę nerwów, naczyń krwionośnych oraz zatok, co minimalizuje ryzyko powikłań śródzabiegowych. Drugim priorytetem jest przewidywalność. Planowanie oparte na twardych danych umożliwia osiągnięcie zamierzonych rezultatów pod kątem estetyki, funkcji żucia oraz wieloletniej trwałości. Proces ten to znacznie więcej niż szybka decyzja podjęta bezpośrednio przy fotelu.
Współczesna protetyka to dziedzina interdyscyplinarna. Opracowanie optymalnego planu przypomina układanie skomplikowanej mozaiki z wielu danych medycznych. Dzięki takiemu podejściu lekarz zyskuje pełną kontrolę nad czasem i budżetem leczenia, unikając kosztownych poprawek. Pozwala to na pełną indywidualizację procedur, dopasowaną do warunków anatomicznych konkretnego pacjenta.
Wywiad medyczny i czynniki ryzyka przed implantami
Wywiad medyczny to pierwszy i najważniejszy filar diagnostyki, determinujący przebieg leczenia implantoprotetycznego. Zebranie szczegółowych informacji o stanie zdrowia ogólnego pacjenta służy wczesnej identyfikacji czynników ryzyka oraz ewentualnych przeciwwskazań, które mogłyby utrudnić proces gojenia.
Podczas konsultacji lekarz analizuje szereg obszarów zdrowotnych. Do kluczowych aspektów należą:
- zaburzenia krzepnięcia krwi,
- cukrzyca (szczególnie postać niewyrównana),
- osteoporoza (oraz stosowanie bisfosfonianów),
- schorzenia tarczycy i układu krążenia (nadciśnienie, choroba niedokrwienna),
- choroby nerek, wątroby i płuc,
- stany autoimmunologiczne oraz choroby onkologiczne,
- kondycja tkanki kostnej i łącznej,
- nałogi, w tym przede wszystkim palenie tytoniu.
Przeciwwskazania dzielimy na bezwzględne, które wykluczają zabieg w danym czasie, oraz względne, wymagające odpowiedniego przygotowania farmakologicznego lub ustabilizowania choroby podstawowej. U pacjentów w wieku rozwojowym kluczowe jest potwierdzenie zakończenia wzrostu kośćca (zazwyczaj po 18.–21. roku życia), co gwarantuje stabilność osadzonego implantu w przyszłości.
Kliniczne badanie jamy ustnej przed protetyką i implantami
Dokładne badanie wewnątrzustne to fundament planowania protetycznego. Pozwala ono na obiektywną ocenę kondycji zębów, dziąseł oraz przyzębia, a także na wykrycie problemów, które mogłyby zniweczyć efekty późniejszych zabiegów.
Stomatolog analizuje nie tylko obecność próchnicy, ale również jakość dotychczasowych wypełnień i szczelność istniejących uzupełnień protetycznych. Równie istotna jest ocena tkanek miękkich: barwy i struktury błony śluzowej oraz ruchomości dziąsła przyklejonego. Przyzębie badane jest pod kątem stanów zapalnych (krwawienia) i obecności kieszonek patologicznych. Przed przystąpieniem do implantacji konieczna jest stabilizacja następujących stanów:
- eliminacja aktywnych ognisk zapalnych (sanacja jamy ustnej),
- wyleczenie aktywnych periodontopatii (chorób przyzębia),
- profesjonalna higienizacja (usunięcie złogów nazębnych),
- korekta nieprawidłowości okluzyjnych (zwarciowych).
Kompleksowe planowanie wymaga także analizy czynnościowej stawów skroniowo-żuchwowych. Modele diagnostyczne, skany wewnątrzustne oraz rejestracja relacji szczękowo-żuchwowych pozwalają na precyzyjne zaprojektowanie nowej odbudowy w przestrzeni 3D.
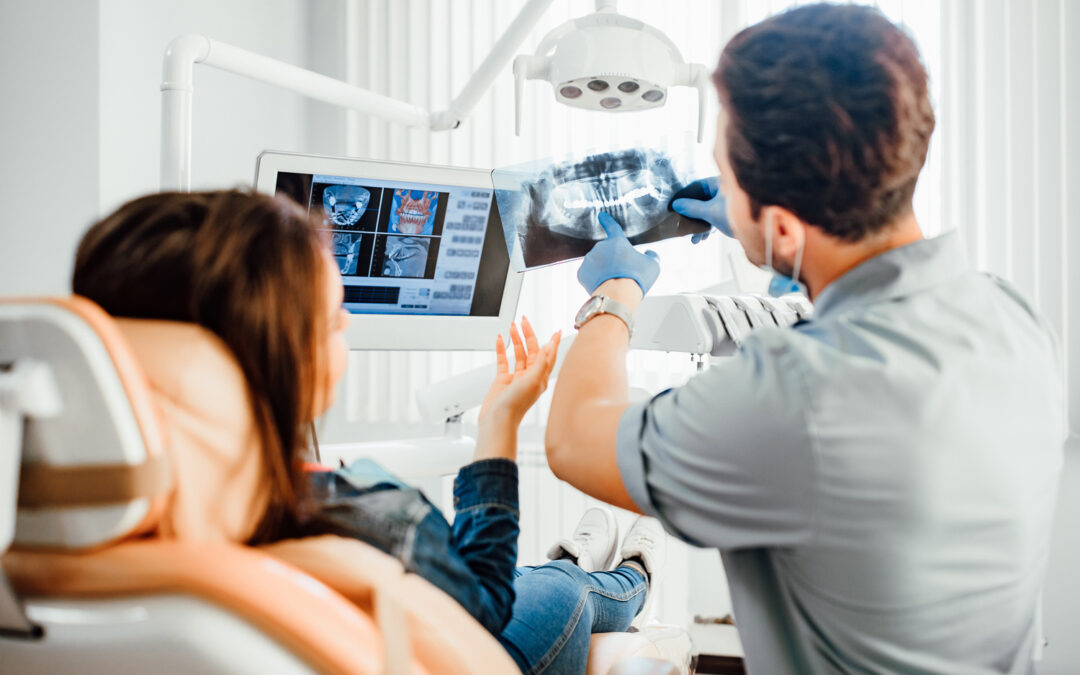
Rola diagnostyki obrazowej w planowaniu leczenia implantologicznego
Diagnostyka obrazowa jest niezbędnym narzędziem, bez którego nowoczesna implantologia nie mogłaby istnieć. Pozwala ona na bezbłędną ocenę jakości i ilości tkanki kostnej. Zdjęcia panoramiczne (RTG) dają ogólny pogląd na stan uzębienia, jednak to tomografia komputerowa wiązki stożkowej (CBCT) stanowi dziś standard.
Badanie CBCT dostarcza trójwymiarowego obrazu struktur anatomicznych z dokładnością do ułamka milimetra. Dzięki niej lekarz może precyzyjnie ocenić wysokość i szerokość wyrostka zębodołowego, gęstość kości oraz dokładnie zlokalizować przebieg nerwów i dno zatoki szczękowej. Jest to kluczowe przy planowaniu zabiegów regeneracyjnych, takich jak augmentacja kości czy sinus lift (podniesienie dna zatoki).
FAQ
Standardowa kwalifikacja obejmuje wywiad medyczny, badanie kliniczne oraz diagnostykę radiologiczną. Tomografia CBCT jest obecnie uznawana za niezbędną w większości przypadków. Obraz 3D pozwala na milimetrową precyzję, co jest kluczowe, gdy planowana implantacja odbywa się w pobliżu zatok szczękowych lub kanałów nerwowych. Eliminuje to ryzyko błędu, którego nie da się wykluczyć przy tradycyjnych zdjęciach 2D.
Większość chorób przewlekłych nie stanowi przeszkody, o ile są one pod kontrolą lekarza prowadzącego (stany wyrównane). Przykładowo, dobrze kontrolowana cukrzyca pozwala na bezpieczną implantację, podczas gdy postać niewyrównana wiąże się z wysokim ryzykiem odrzucenia implantu. Każdy przypadek jest analizowany indywidualnie, z uwzględnieniem przyjmowanych leków i ogólnej zdolności organizmu do regeneracji.
Aktywna paradontoza to stan zapalny wywołany przez bakterie, które mogą łatwo przenieść się na tkanki otaczające nowy implant. Prowadzi to do peri-implantitis (zapalenia wokół implantu), co jest najczęstszą przyczyną jego utraty. Implantacja jest bezpieczna dopiero po opanowaniu stanu zapalnego i wdrożeniu rygorystycznych zasad higieny.
Wymagana ilość kości zależy od rozmiaru planowanego implantu oraz sił, jakie będą na niego oddziaływać. Zazwyczaj dąży się do zachowania minimum 1–2 mm tkanki kostnej wokół wszczepu. Jeśli badania wykażą niedobór kości, współczesna chirurgia oferuje zabiegi regeneracyjne (augmentację), które pozwalają "odbudować" brakujące podłoże przed lub w trakcie implantacji.
Kryterium nie jest sam wiek metrykalny, lecz zakończenie wzrostu kośćca. U niektórych osób proces ten trwa do 21. roku życia. Wszczepienie implantu zbyt wcześnie może skutkować jego "zatopieniem" względem naturalnych zębów, które wciąż zmieniają swoje położenie w rosnącej szczęce. Weryfikuje się to za pomocą badań diagnostycznych i wywiadu.